En 2023, sur l’ensemble des consommants (c’est-à-dire les personnes ayant perçu au moins un remboursement par l’Assurance Maladie Obligatoire (AMO) dans l’année), la dépense de santé moyenne de soins remboursables par l’AMO et individualisable s’élève à 3 124 euros par patient, dont 1 257 euros à l’hôpital et 504 euros en médicaments. 81 % de cette dépense est remboursée par l’AMO. Le reste correspond principalement aux tickets modérateurs (couverts par la quasi-totalité des contrats d’assurance complémentaire en santé), aux franchises et participations forfaitaires (restant à la charge des patients, sauf bénéficiaire de la complémentaire santé solidaire, C2S), et aux dépassements d’honoraires ou à la liberté tarifaire sur les dispositifs médicaux (partiellement pris en charge selon les contrats de complémentaire santé).
Un taux de remboursement par l’assurance maladie obligatoire croissant avec le niveau de dépense
Plus les dépenses sont élevées, plus le taux de remboursement par l’AMO est important : ainsi, l’AMO rembourse 91 % des dépenses pour les 10 % de patients ayant les dépenses les plus élevées. Ce phénomène s’explique à la fois par une meilleure couverture des soins essentiels les plus coûteux, notamment hospitaliers, et par la prise en charge à 100 % des tickets modérateurs pour les soins liés aux affections de longue durée (ALD).
Des dépenses particulièrement élevées chez les personnes âgées ou les patients en ALD
Les dépenses augmentent fortement avec l’âge et la présence d’une affection de longue durée (ALD) : elles dépassent 9 000 euros en moyenne pour les personnes de plus de 80 ans comme pour les patients en ALD. Malgré un taux de remboursement AMO élevé, ces derniers supportent un reste à charge plus important que les patients sans ALD, en raison notamment de dépenses non liées à leur affection et de dépassements non exonérés.
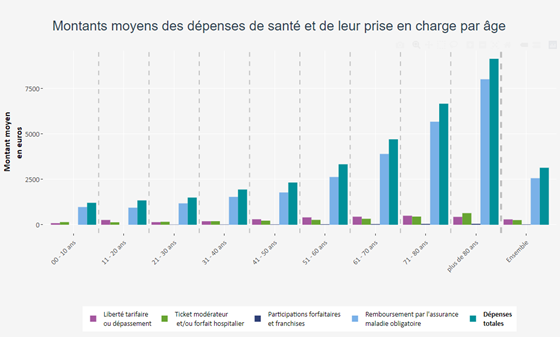
Note : Le graphique montre les dépenses totales moyennes et ses composantes par tranche d'âge. Ainsi, les barres des plus de 80 ans correspondent à la moyenne des dépenses totales et de ses composantes pour les individus de plus de 80 ans en 2023. Les dépenses totales moyennes sont réparties entre ses différentes composantes : le remboursement de T'assurance maladie obligatoire, les forfaits et franchises, les tickets modérateurs, les forfaits journaliers hospitaliers, la liberté tarifaire et les dépassements. Une partie des restes à charge après remboursement de l'assurance maladie obligatoire peut être pris en charge par les complémentaires selon la couverture de l'individu. Les remboursements couverts par contrats de complementaires responsables (très majoritaires sur le marche) incluent l'intégralité des tickets modérateurs et des forfaits journaliers hospitaliers, excluent les forfaits et franchises et peuvent inclure une partie des dépassements et de la liberté tarifaire. Le remboursement de l'assurance maladie obligatoire inclut les remboursements supplémentaires pour certains patients au titre de la C2S, du dispositif d'affection de longue durée ou du régime local d'Alsace-Moselle (et le reste à charge opposable - tickets modérateurs, forfaits journaliers hospitaliers, forfaits et franchises- les exclut).
Champ : Population des consommants du Système national des dépenses de santé (SNDS) ; dépenses individualisables, remboursables et présentées au remboursement de T'AMO
France entière
Source : SNDS, données 2023 calculs Drees (base RAC).
Des niveaux de dépenses comparables pour les bénéficiaires de la C2S
À âge et statut d’ALD donnés, les bénéficiaires de la complémentaire santé solidaire (C2S) présentent des niveaux de dépenses de soins similaires à ceux des non-bénéficiaires. Ils recourent toutefois un peu moins aux spécialistes (83 % contre 86 % pour les individus entre 61 et 70 ans) et davantage aux médecins généralistes (92 % contre 90 % pour la même classe d’âge que précédemment).
Des dépassements concentrés sur une minorité de patients
En moyenne, les patients supportent 296 euros de dépassements et de liberté tarifaire par an, mais la distribution est très inégale : plus de 40 % des patients n’en supportent aucun, alors que 10 % des patients font face à plus de 1 670 euros de dépassements et liberté tarifaire annuels. Ils concernent principalement certains types de soins (notamment dentaires).
Des recours aux soins très différenciés selon les postes
Enfin, en 2023, 19 % des patients ont eu un séjour hospitalier (en hospitalisation complète ou partielle) ou des séances (chimiothérapie ambulatoire, radiothérapie ou dialyse, hors urgences), tandis que 86 % ont consulté un médecin généraliste. Le recours aux médicaments remboursables est quasi généralisé (90 % des patients). Les soins d’orthodontie concernent principalement les adolescents (26 % de recourants chez les patients de 11 à 20 ans contre 4 % dans la population générale) tandis qu’au contraire, le recours aux appareils auditifs concerne majoritairement les patients âgés (6 % de recourants chez les patients de plus de 80 ans contre 1 % dans la population générale).
